

2002年,中国居民营养与健康状况调查显示高脂血症(TG)、高总胆固醇(TC)、低高密度脂蛋白胆固醇(HDL-C)的患病率分别为2.9%、11.9%、7.4%[1];2010年中国疾病预防与控制中心(CDC)调查发现我国高TC、高TG、低HDL-C和高低密度脂蛋白胆固醇(LDL-C)患病率分别为3.3%、11.3%、44.8%和2.1%[2];低HDL-C患病率同比增加505.4%,高TC的患病率同比增加13.7%。2010年,李剑虹等[2]对31个省市慢性病流行趋势进行监测,发现成人血脂异常知晓率、治疗率和控制率分别为10.93%、6.84%、3.53%,与我国高患病率相比,三者仍处于低水平状态。世界经济论坛(World Economic Forum)和哈佛大学公共卫生学院(Havard School of Public Health)于2012年共同发布《全球非传染性疾病经济负担》[3]。该报告中指出:2010年由血脂异常所致的心血管疾病的医疗费用为8 630亿美元,预计至2030年将高达10 440亿美元,同比增加22%;届时数百万家庭将生活在贫困线以下。运动是控制血脂异常的有效措施[4-8]。国内外研究多集中于不同运动方式、运动频率、运动强度和运动持续时间对血脂的影响,尚未检索到有关如何帮助血脂异常病人提高运动量,维持规律运动的研究报道。本研究应用与运动阶段相匹配的干预措施对血脂异常病人的运动行为进行干预研究,以期提高病人的主动运动的积极性,增加其运动量,最终达到控制体重、降低血脂的目标。
1.1 研究对象 于2016年2月—5月在杭州市某社区共发放204份血脂异常病人运动行为转变阶段现状调查表,从中纳入选择处于前意向阶段、意向阶段和承诺阶段的80例病人,并将其随机分为干预组40例和对照组40例,进行类实验研究。
1.2 研究工具与方法
1.2.1 研究工具 研究工具包含个人基本情况调查表、中文版行为转变理论系列量表、运动行为量表、血脂异常病人膳食评价表。中文版行为转变理论系列量表包括运动行为转变阶段量表、运动变化方法量表、运动决策平衡量表、运动自我效能量表。①个人基本情况调查表,是研究者参考国内外相关文献自制而成,包括性别、年龄、患病时间等。②中文版行为转变理论系列量表,由Marcus等[9]研制,曾月霞博士指导,林岱峰[10]翻译。在取得量表原作者知情使用同意书后,将该系列量表用于本研究,在预调查中,该系列量表的Cronbach′s α系数为0.78~0.91。③运动行为量表,本研究引用Godin休闲活动问卷[11],将其运动强度分为剧烈、中度及轻度3个等级,各等级的能量消耗系数分别是9 METs、5 METs、3 METs,要求研究对象回忆过去7 d的运动次数,并将其归为剧烈运动、中度运动、轻度运动,运动行为总得分是指3类运动强度次数与相应的能量消耗系数乘积的总和。④血脂异常病人膳食评价表,采用2008版《中国成人血脂异常防治指南》推荐使用血脂异常病人膳食评价表[12]。
1.2.2 干预资料 ①《行为转变理论之运动行为干预手册》。课题组充分研读和查阅国内外文献,同时了解此次研究对象的总体状况,并对本领域和相关领域专家进行访谈调查,在导师多年健康促进研究经历指导下结合研究者自身类似研究经历和此次研究方向、结构和路线,以行为转变理论为理论框架,并参考《中国成人血脂异常防治指南》[13]、《血脂异常人群健身指南》[14]和Ulbrich Sherri博士依据行为转变理论所编制的应用于健康成年人《运动行为转变手册》[15]。手册编制完成后邀请运动学专家、有多年工作经验的社区慢性病管理医生、有多年工作经验的社区慢性病管理临床护士、有相关研究经历的专家各1名进行评议和修改,形成初稿。初稿完成后,研究者至社区,邀请5例不同学历的血脂异常病人,其中2例为小学学历,2例为初中学历,1例为高中学历,进行访谈,询问病人对手册的语句意涵有无不清或难以理解之处,将其作为手册内容修订的依据,最终形成定稿。②运动指南。2010年世界卫生组织(WHO)公布《关于身体活动有益健康的全球建议》[16]。
1.2.3 干预措施 干预组干预措施:①建立血脂异常病人健康档案。用于记录血脂异常病人进入研究后所有的调查结果,包含两组病人人口学资料、干预前后所有评价表及病人随访记录等。②血脂异常健康教育。由一位具有10多年慢性病管理经验的社区全科医生开展血脂异常健康教育讲座,并在讲座结束后发放血脂异常防治知识测试试卷,若研究对象得分低于60分,则针对其疑惑的地方再次讲解。③与阶段相匹配的干预措施。与阶段相匹配的干预主要以研究者统一印发的行为转变理论干预手册为载体实施的电话干预,每两周1次,每次5 min~10 min,由研究者本人实施,要求病人本人接听电话,若病人无法接听,则另约时间确保所有病人均接受至少每两周1次的电话干预。④常规干预。
对照组接受血脂异常健康教育后发放WHO公布的成人运动指南。于健康教育结束后每月电话随访1次,共随访3次。
1.2.4 资料收集与数据的统计学分析 干预前及干预12周后采用行为转变阶段系列量表、运动行为量表对两组研究对象进行测试,要求研究对象正常饮食,禁止高脂饮食和饮酒,收集研究对象血脂变化及身体形态指标。
应用SPSS软件建立数据库进行数据的录入、统计与分析。两组计数资料比较用χ2检验;计量资料先进行描述性分析,采用t检验或非参数检验,检验水准α=0.05。
2.1 失访率 干预完成后,干预组有5例退出研究,其中2例搬至女儿所在社区居住,主动要求退出研究;2例因联系方式改变而联系中断;1例去外地避暑,主动退出研究。失访率为12.50%。对照组共有5例退出本研究,其中3例因联系方式改变导致联系中断;2例无理由退出。失访率为12.50%。最终干预组和对照组各有35例完成全部研究。
2.2 干预前两组病人基线资料均衡性比较 最终共70例病人完成此次研究,两组病人年龄、意识觉醒、自我再评价等采用t检验;婚姻状况、职业、自觉血脂异常危害严重性等采用Fisher精确检验;自我解放、刺激控制、自我效能等应用非参数检验,研究结果表明两组基线资料差异无统计学意义(P>0.05),即两组病人基线资料具有可比性(见表1)。
表1 干预前两组病人基线资料均衡性比较 例(%)
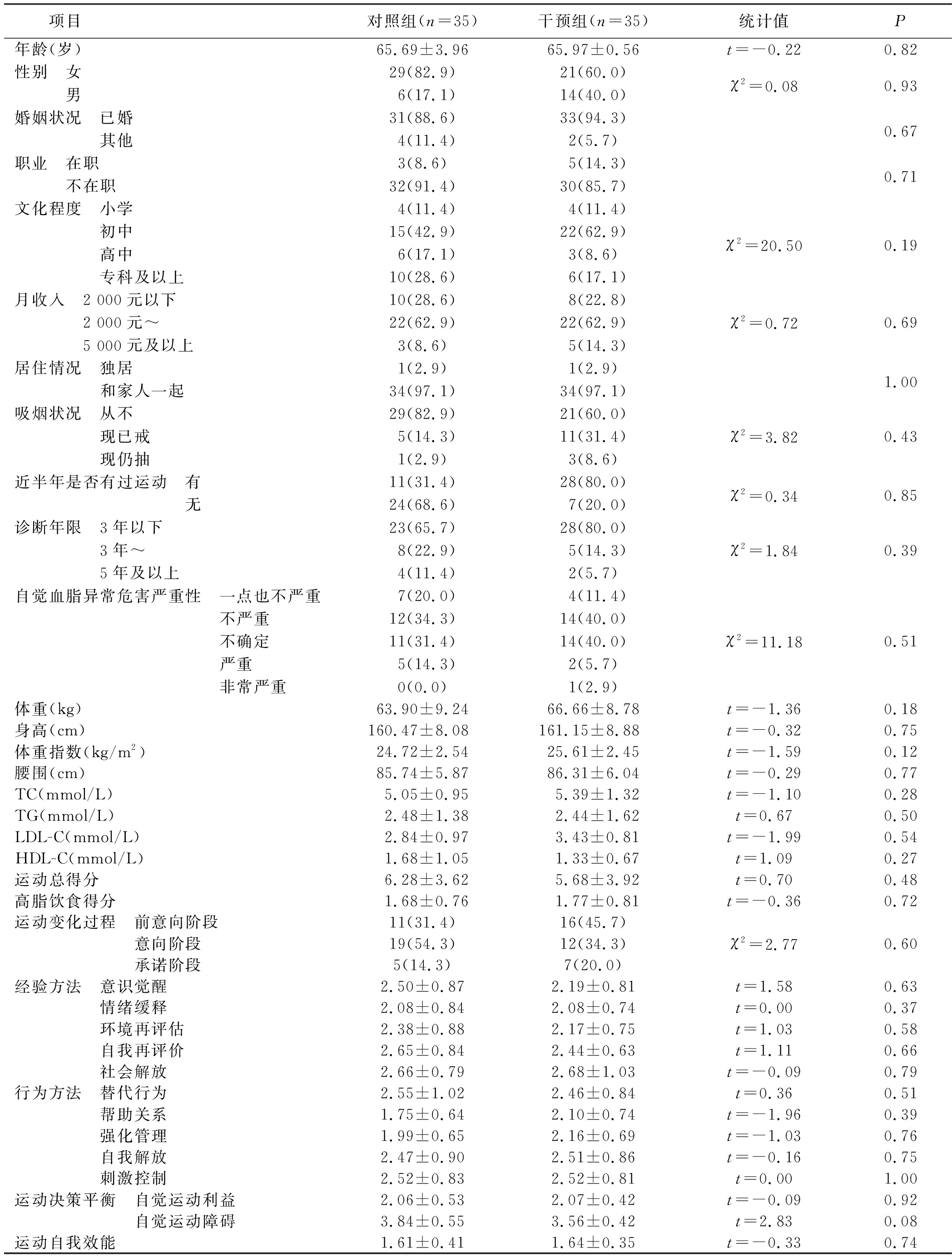
项目对照组(n=35)干预组(n=35)统计值P年龄(岁)65.69±3.9665.97±0.56t=-0.220.82性别 女29(82.9)21(60.0)χ2=0.080.93 男6(17.1)14(40.0)婚姻状况 已婚31(88.6)33(94.3)0.67 其他4(11.4)2(5.7)职业 在职3(8.6)5(14.3)0.71 不在职32(91.4)30(85.7)文化程度 小学4(11.4)4(11.4) 初中15(42.9)22(62.9)χ2=20.500.19 高中6(17.1)3(8.6) 专科及以上10(28.6)6(17.1)月收入 2 000元以下10(28.6)8(22.8) 2 000元~22(62.9)22(62.9)χ2=0.720.69 5 000元及以上3(8.6)5(14.3)居住情况 独居1(2.9)1(2.9)1.00 和家人一起34(97.1)34(97.1)吸烟状况 从不29(82.9)21(60.0) 现已戒5(14.3)11(31.4)χ2=3.820.43 现仍抽1(2.9)3(8.6)近半年是否有过运动 有11(31.4)28(80.0)χ2=0.340.85 无24(68.6)7(20.0)诊断年限 3年以下23(65.7)28(80.0) 3年~8(22.9)5(14.3)χ2=1.840.39 5年及以上4(11.4)2(5.7)自觉血脂异常危害严重性 一点也不严重7(20.0)4(11.4) 不严重12(34.3)14(40.0) 不确定11(31.4)14(40.0)χ2=11.180.51 严重5(14.3)2(5.7) 非常严重0(0.0)1(2.9)体重(kg)63.90±9.2466.66±8.78t=-1.360.18身高(cm)160.47±8.08 161.15±8.88 t=-0.320.75体重指数(kg/m2)24.72±2.5425.61±2.45t=-1.590.12腰围(cm)85.74±5.8786.31±6.04t=-0.290.77TC(mmol/L)5.05±0.955.39±1.32t=-1.100.28TG(mmol/L)2.48±1.382.44±1.62t=0.670.50LDL-C(mmol/L)2.84±0.973.43±0.81t=-1.990.54HDL-C(mmol/L)1.68±1.051.33±0.67t=1.090.27运动总得分6.28±3.625.68±3.92t=0.700.48高脂饮食得分1.68±0.761.77±0.81t=-0.360.72运动变化过程 前意向阶段11(31.4)16(45.7) 意向阶段19(54.3)12(34.3)χ2=2.770.60 承诺阶段5(14.3)7(20.0)经验方法 意识觉醒2.50±0.872.19±0.81t=1.580.63 情绪缓释2.08±0.842.08±0.74t=0.000.37 环境再评估2.38±0.882.17±0.75t=1.030.58 自我再评价2.65±0.842.44±0.63t=1.110.66 社会解放2.66±0.792.68±1.03t=-0.090.79行为方法 替代行为2.55±1.022.46±0.84t=0.360.51 帮助关系1.75±0.642.10±0.74t=-1.960.39 强化管理1.99±0.652.16±0.69t=-1.030.76 自我解放2.47±0.902.51±0.86t=-0.160.75 刺激控制2.52±0.832.52±0.81t=0.001.00运动决策平衡 自觉运动利益2.06±0.532.07±0.42t=-0.090.92 自觉运动障碍3.84±0.553.56±0.42t=2.830.08运动自我效能1.61±0.411.64±0.35t=-0.330.74
2.3 干预成效分析 采用χ2检验对干预后两组运动变化阶段的组间差异进行统计学分析,显示运动阶段组间差异无统计学意义(P>0.05),详见表2;采用非参数检验对干预后运动变化方法使用频率的组间差异、自身前后变化水平进行统计学分析,结果显示意识觉醒、情绪缓释、自我再评价、社会解放、替代行为、强化管理、自我解放、刺激控制的使用频率组间、自身前后差异均有统计学意义(P<0.05),环境再评估、帮助关系等方法使用频率组间、自身前后差异均无统计学差异(P>0.05),详见表3;应用非参数检验对两组运动自我效能组间、自身前后差异进行统计学分析,应用t检验对两组自觉运动利益、自觉运动障碍组间、自身前后差异进行统计学分析,结果显示运动自我效能、自觉运动利益、自觉运动障碍组间、自身前后差异均具有统计学意义(P<0.05),详见表4;应用非参数检验对两组运动评价指标组间、自身前后差异进行统计学分析,结果显示轻度运动、中度运动、运动行为总得分组间、自身前后差异均有统计学意义(P<0.05),剧烈运动组间、自身前后差异均无统计学意义(P>0.05),详见表5;应用非参数检验对两组TG、LDL-C、HDL-C组间、自身前后差异进行统计学分析,应用t检验对两组体重、腰围、体重指数、TC进行组间、自身前后差异的统计学分析,结果显示两组身体指标、血脂异常指标组间、自身前后差异均无统计学意义(P>0.05),见表6。
表2 干预后两组运动变化阶段分布情况 人(%)
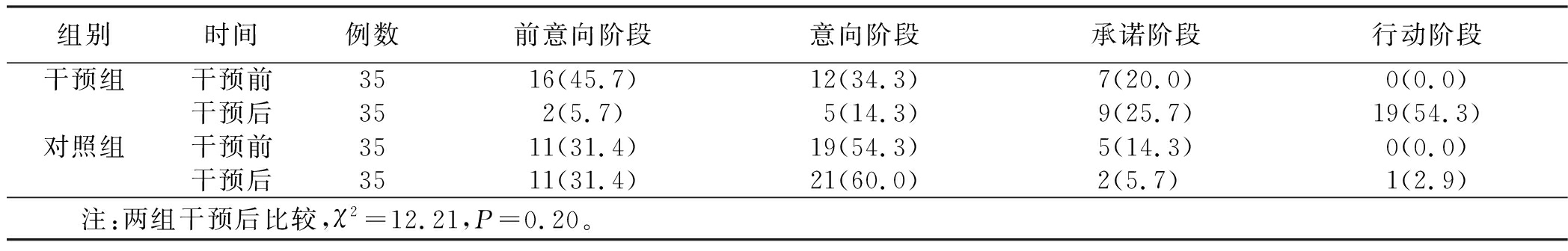
组别时间例数前意向阶段意向阶段承诺阶段行动阶段干预组干预前3516(45.7)12(34.3)7(20.0)0(0.0)干预后352(5.7)5(14.3)9(25.7)19(54.3)对照组干预前3511(31.4)19(54.3)5(14.3)0(0.0)干预后3511(31.4)21(60.0)2(5.7) 1(2.9) 注:两组干预后比较,χ2=12.21,P=0.20。
表3 两组干预前后运动改变方法使用情况![]() 分
分

评价指标组别干预前干预后差值统计值P经验方法 意识觉醒干预组2.19±0.814.02±0.681.83±1.49t=-10.290.00对照组2.50±0.872.54±0.930.04±1.80t=-0.750.45差值Z=-4.480.00 情绪缓释干预组2.08±0.744.75±0.662.67±1.40t=-5.050.00对照组2.08±0.842.12±0.680.04±1.52t=-0.410.68差值Z=-4.570.00 环境再评估干预组2.17±0.752.45±1.070.28±1.82t=-1.530.12对照组2.38±0.882.40±1.000.02±0.12t=-0.190.84差值Z=-0.890.37 自我再评价干预组2.65±0.842.73±0.770.08±1.61t=-4.510.00对照组2.44±0.632.65±0.840.21±1.47t=-2.280.02差值Z=-3.960.00 社会解放干预组2.68±1.033.66±0.770.98±1.80t=-4.060.00对照组2.66±0.792.75±1.040.09±1.83t=-0.500.61差值Z=-2.500.01行为方法 替代行为干预组2.46±0.842.74±0.900.28±1.74t=-1.650.04对照组2.55±1.022.68±1.180.13±2.20t=-0.660.50差值Z=-0.460.03 帮助关系干预组2.10±0.742.25±0.670.15±1.41t=-1.280.19对照组1.75±0.641.96±0.730.21±1.37t=-1.420.15差值Z=-0.320.74 强化管理干预组2.16±0.693.89±0.751.73±1.44t=-4.290.00对照组1.99±0.652.07±0.640.08±1.29t=-0.710.47差值Z=-4.740.00 自我解放干预组2.51±0.863.62±0.901.11±1.76t=-4.130.00对照组2.47±0.902.48±0.570.01±1.17t=-0.430.66差值Z=-3.190.00 刺激控制干预组2.52±0.813.24±0.940.72±1.75t=-3.570.01对照组2.52±0.832.57±0.830.05±1.66t=-0.510.60差值Z=-1.900.56
表4 两组干预前后运动决策平衡(自觉运动利益、自觉运动障碍)、运动自我效能分析![]() 分
分
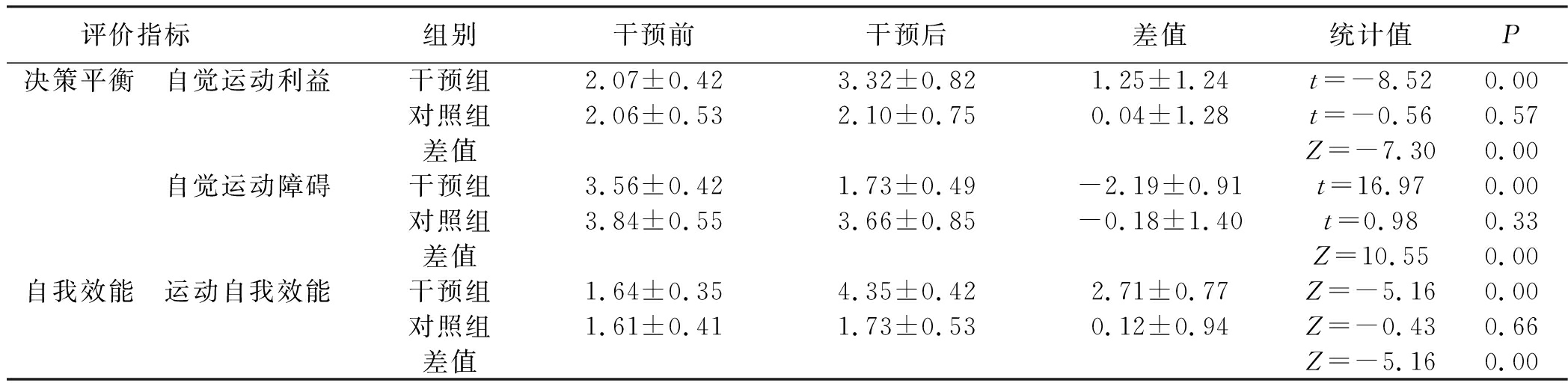
评价指标组别干预前干预后差值统计值P决策平衡 自觉运动利益干预组2.07±0.423.32±0.821.25±1.24t=-8.520.00对照组2.06±0.532.10±0.750.04±1.28t=-0.560.57差值Z=-7.300.00 自觉运动障碍干预组3.56±0.421.73±0.49-2.19±0.91t=16.970.00对照组3.84±0.553.66±0.85-0.18±1.40t=0.980.33差值Z=10.550.00自我效能 运动自我效能干预组1.64±0.354.35±0.422.71±0.77Z=-5.160.00对照组1.61±0.411.73±0.530.12±0.94Z=-0.430.66差值Z=-5.160.00
表5 干预前后两组运动量变化分析![]()
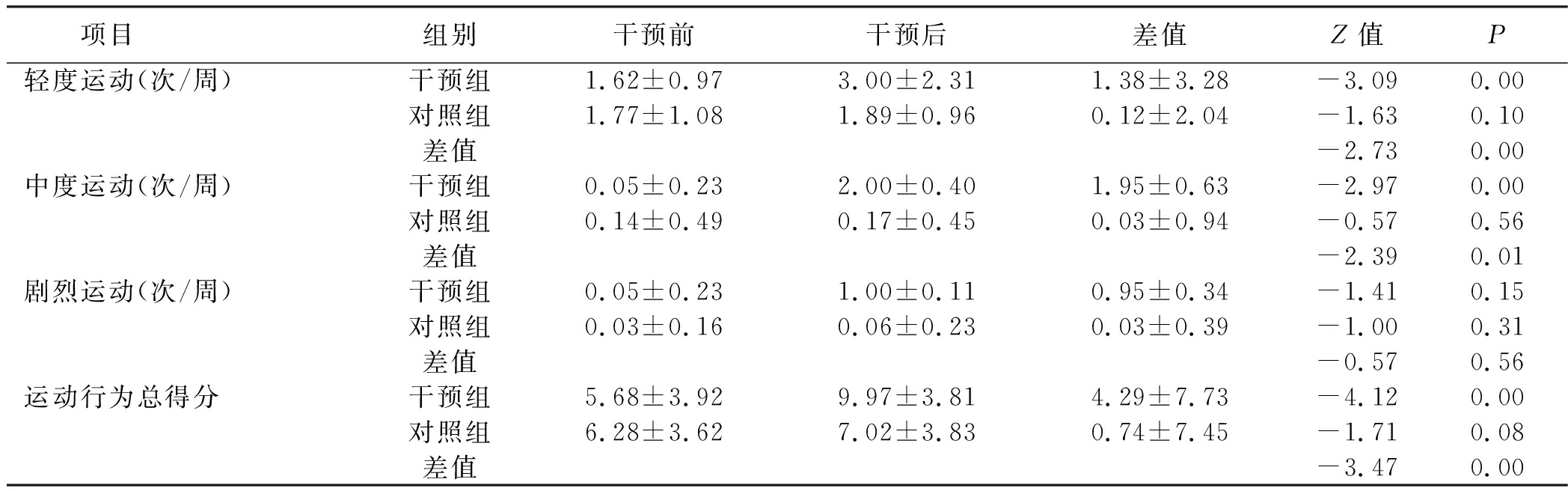
项目组别干预前干预后差值Z值P轻度运动(次/周)干预组1.62±0.973.00±2.311.38±3.28-3.090.00对照组1.77±1.081.89±0.960.12±2.04-1.630.10差值-2.730.00中度运动(次/周)干预组0.05±0.232.00±0.401.95±0.63-2.970.00对照组0.14±0.490.17±0.450.03±0.94-0.570.56差值-2.390.01剧烈运动(次/周)干预组0.05±0.231.00±0.110.95±0.34-1.410.15对照组0.03±0.160.06±0.230.03±0.39-1.000.31差值-0.570.56运动行为总得分干预组5.68±3.929.97±3.814.29±7.73-4.120.00对照组6.28±3.627.02±3.830.74±7.45-1.710.08差值-3.470.00
表6 两组干预前后体重、腰围、体重指数、血脂指标变化分析![]()
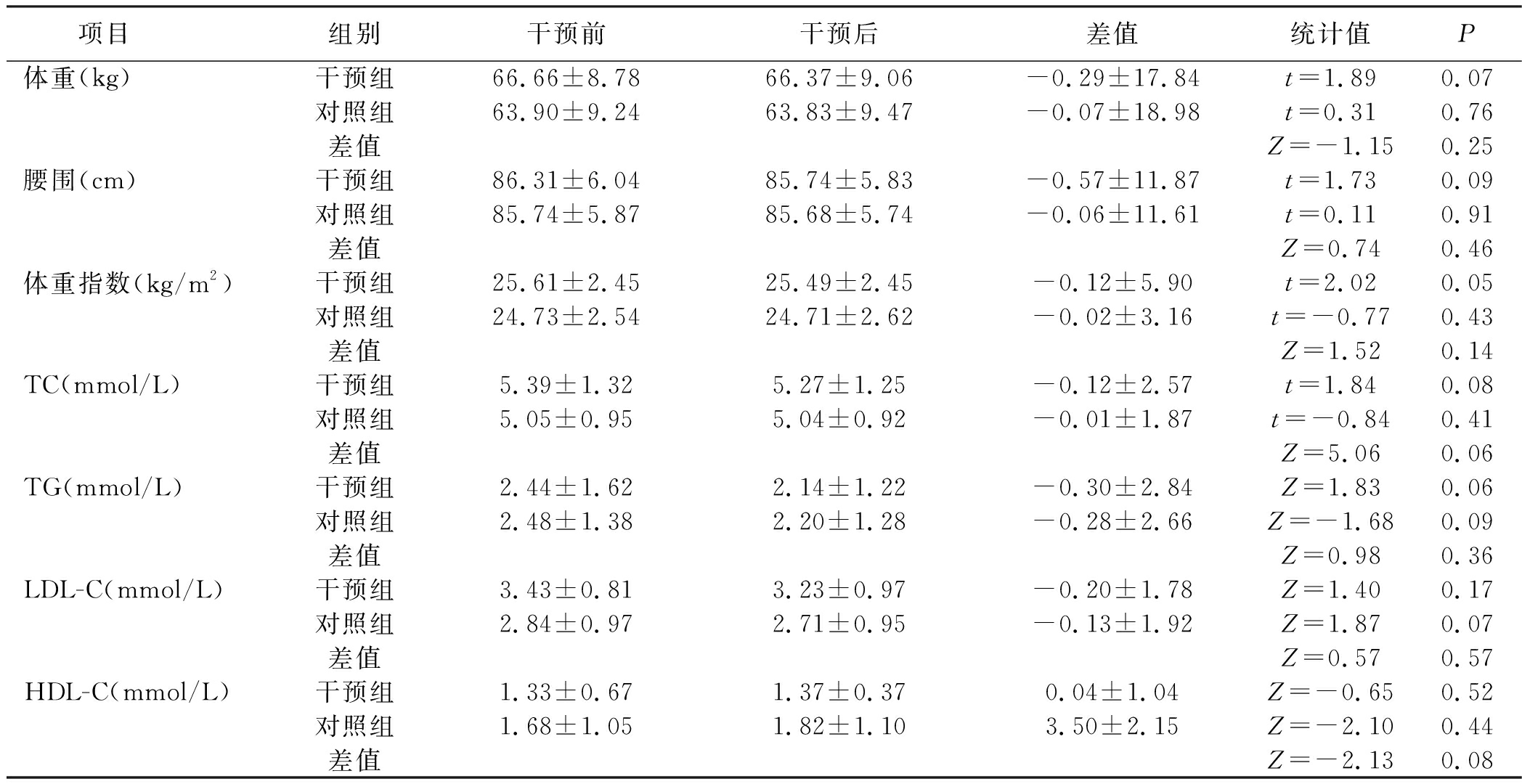
项目组别干预前干预后差值统计值P体重(kg)干预组66.66±8.7866.37±9.06-0.29±17.84t=1.890.07对照组63.90±9.2463.83±9.47-0.07±18.98t=0.310.76差值Z=-1.150.25腰围(cm)干预组86.31±6.0485.74±5.83-0.57±11.87t=1.730.09对照组85.74±5.8785.68±5.74-0.06±11.61t=0.110.91差值Z=0.740.46体重指数(kg/m2)干预组25.61±2.4525.49±2.45-0.12±5.90t=2.020.05对照组24.73±2.5424.71±2.62-0.02±3.16t=-0.770.43差值Z=1.520.14TC(mmol/L)干预组5.39±1.325.27±1.25-0.12±2.57t=1.840.08对照组5.05±0.955.04±0.92-0.01±1.87t=-0.840.41差值Z=5.060.06TG(mmol/L)干预组2.44±1.622.14±1.22-0.30±2.84Z=1.830.06对照组2.48±1.382.20±1.28-0.28±2.66Z=-1.680.09差值Z=0.980.36LDL-C(mmol/L)干预组3.43±0.813.23±0.97-0.20±1.78Z=1.400.17对照组2.84±0.972.71±0.95-0.13±1.92Z=1.870.07差值Z=0.570.57HDL-C(mmol/L)干预组1.33±0.671.37±0.370.04±1.04Z=-0.650.52对照组1.68±1.051.82±1.103.50±2.15Z=-2.100.44差值Z=-2.130.08
3.1 干预措施对运动变化阶段的影响 Boonchuaykuakul[17]博士对220名高校学生的运动阶段开展为期8周的运动变化阶段干预研究,干预结束后两组运动阶段的组间差异有统计学意义(P<0.05)。McCleery博士[18]对31例慢性阻塞性肺病病人进行为期6周的运动变化阶段干预,结果表明运动变化阶段组间差异无统计学意义(P>0.05)。出现以上研究结果,可能与研究对象的差异性有关。McCleery博士的研究对象为慢性阻塞性肺病病人,本研究对象也均为60岁及以上的老年人,研究对象对运动的抗拒性远大于Boonchuaykuakul博士的研究对象。
3.2 干预措施对运动改变方法使用频率的影响 本研究显示:干预组在环境再评估、帮助关系这两个运动改变方法的使用频率上差异无统计学意义(P>0.05),原因可能与这两种方法在干预过程中被强调程度弱于其他方法有关,该研究结果与Woods等[19]研究结果相类似。Woods等[19]报道干预结束后刺激控制使用频率干预前后比较差异无统计学意义(P>0.05)。
3.3 干预措施对运动自我效能的影响 干预后,干预组运动自我效能显著高于对照组,组间差异、自身前后差异有统计学意义(P<0.01),这可能与本研究干预措施中包含多种提高研究对象运动自我效能策略有关。例如,在承诺阶段的运动手册中,鼓励研究对象与家人、同事或邻居分享其运动后的身体、心理感受,由从不运动或偶尔运动过渡到规律性运动。对照组仅接受运动相关信息。运动自我效能的增加,能帮助研究对象提高运动量[20-21]。
3.4 干预措施对运动决策平衡的影响 干预后,干预组自觉运动利益显著高于对照组,组间、自身前后差异均有统计学意义(P<0.01);干预组自觉运动障碍显著低于对照组,组间、自身前后差异有统计学意义(P<0.01)。这可能与干预中充分强化运动益处有关。研究对象在尝试运动的过程中,感知到运动益处如工作效率有所提高,精力较以往旺盛等,故自觉运动利益得分就有所提高;而对运动障碍的感受如工作忙、精力有限等也就自然而然有所下降。
3.5 干预措施对运动量的影响 干预后,除剧烈运动外,干预组轻度运动、中度运动、运动行为总得分高于对照组,组间、自身前后差异均有统计学意义(P<0.05),对照组干预前后的轻度运动、中度运动、运动总得分差异均无统计学意义(P>0.05),但各项平均得分有一定的提高。这可能与干预组接受的干预措施有关。若病人从意向阶段向承诺阶段过渡时,要鼓励病人从最小运动量做起,如在以往日常生活的基础上多走2 min并坚持1周,此后逐渐增加运动量。以小运动目标为起点,病人不但容易完成而且能增强运动改变的自信心。干预后剧烈运动组间、自身前后差异均无统计学意义(P>0.05),这可能与本研究对象年龄大,倾向选择轻度运动、中度运动有关。
3.6 干预措施对身体形态指标和血脂水平的影响 干预后,两组病人体重、腰围、BMI均得到一定程度控制,但组间、自身前后差异均无统计学意义(P>0.05);两组病人TC、TG、LDL-C、HDL-C血脂水平得到一定控制,但组间、自身前后差异并无统计学意义(P>0.05)。李娟[22]对70例2型糖尿病病人开展运动行为干预12周,结果显示体重、体重指数变化水平无统计学意义(P>0.05);TC、TG、LDL-C、HDL-C变化水平亦无统计学差异(P>0.05)。此研究结果与陈小芳等[23-24]的研究结果相同。分析原因可能为:①控制或减轻体重均是一个复杂的机制,与热量摄入和能量消耗有关,本研究对象年龄>60岁,故未着重强调运动强度,也未强调病人控制能量摄入。②国家“九五”科技攻关课题协作组调查结果发现,重体力活动能升高HDL-C,降低LDL-C[25],本研究纳入的病人年龄大于60岁,均较少或不再从事重体力活动。但总体来看,干预组干预后体重、腰围、BMI、血脂指标均有一定程度下降。因此,认为本研究干预措施对控制病人身体形态指标、血脂水平有一定作用。
因客观条件限制,本研究对运动变化阶段、运动量等的评估均采用自我报告的方式进行评估,可能会导致一定的误差,因此,以后的研究可采用运动监测手环、运动APP等工具,实时监测运动量,以减少自我报告的偏差。同时,本研究中仅纳入处于前意向阶段、意向阶段、承诺阶段的病人进行干预,以后的研究中可以纳入5个阶段的病人进行干预,进一步验证与运动阶段相匹配的干预方法对血脂异常病人运动和血脂的干预效果。另外,本研究为类实验研究,干预对象均是自愿参加,在随机分组时并不能完全消除两组人口学特征的差异性,一定程度上会影响研究结果。
[1] 李立明,饶克勤,孔灵芝,等.中国居民2002年营养与健康状况调查[J].中华流行病学杂志,2005,26(7):478-484.
[2] 李剑虹,王丽敏,李镒冲.2010年我国成年人血脂异常流行特点[J].中华预防医学杂志,2012,46(5):414-418.
[3] Bloom DE,Cafiero E,Jané-Llopis E,et al.The global economic burden of noncommunicable diseases[R].Cambridge:Program on the Global Demography of Aging,2012:1.
[4] Kelley GA,Kelley KS,Tran ZV.Walking,lipids,and lipoproteins:a meta-analysis of randomized controlled trials[J].Preventive Medicine,2004,38(5):651-661.
[5] Kelley GA,Kelley KS,Vu TZ.Aerobic exercise,lipids and lipoproteins in overweight and obese adults:a meta-analysis of randomized controlled trials[J].International Journal of Obesity,2005,29(8):881.
[6] Kelley GA,Kelley KS.Impact of progressive resistance training on lipids and lipoproteins in adults:a meta-analysis of randomized controlled trials[J].Preventive Medicine, 2009, 48(1):9-19.
[7] 张发强.中国社会体育现状调查结果报告[J].体育科学,1999(1):4-7.
[8] 王正珍.61~65岁女性健身锻炼适宜强度的研究[D].北京:北京体育大学,2002.
[9] Marcus BH,Banspach SW,Lefebvre RC,et al.Using the stages of change model to increase the adoption of physical activity among community participants[J].American Journal of Health Promotion,1992,6(6):424-429.
[10] 林岱樺.運動改變階段問卷、運動改變過程問卷、運動決策平衡問卷及運動自我效能問卷於老人群體之信效度再確認[D].台湾:中山医学大学,2003.
[11] Godin G,Shephard R.A simple method to assess exercise behavior in the community[J].Canadian Journal of Applied Sport Sciences,1985,10(3):141-146.
[12] 中国成人血脂异常防治指南制订联合委员会.中国成人血脂异常防治指南[J].中华心血管病杂志,2007,35(5):390-419.
[13] 中国成人血脂异常防治指南制订联合委员会.中国成人血脂异常防治指南[M].北京:人民卫生出版社,2007:69.
[14] 国家体育总局.血脂异常人群健身指南[M].北京:人民体育出版社,2011:168.
[15] Lynn US.A stage-based community intervention to promote physical activity in healthy adults[D].Golumbia:the Faculty of the Graduate School Columbia,University of Missouri,2002:160.
[16] 世界卫生组织.关于身体活动有益健康的全球建议[R].日内瓦:世界卫生组织,2011:10-11.
[17] Boonchuaykuakul J.Effectiveness of applying the transtheoretical model to improve physical activity behavior of university students[D].Ann Arbor:Oregon State University,2006.
[18] McCleery MB.The transtheoretical model:a comparison of stage-specific and stage-generic interventions for exercise behavior among people with chronic lung disease[D].Ann Arbor:Kent State University,1999.
[19] Woods C,Mutrie N,Scott M.Physical activity intervention:a transtheoretical model-based intervention designed to help sedentary young adults become active[J].Health Education Research,2002,17(4):451-460.
[20] Dishman RK,Sallis JF.Determinants and interventions for physical activity and exercise[J].QJM,1994,95(2):99-105.
[21] Martinez RD.Predicting physical activity and stages of exercise behavior change from determinants and barriers of physical activity[D].Greeley:University of Northern Colorado,1998.
[22] 李娟.计步器联合电话支持对初发2型糖尿病患者体力活动行为改变的效果评价[D].长沙:中南大学,2014.
[23] 陈小芳.基于跨理论模型的健康教育对高血压病人生活方式的影响[D].苏州:苏州大学,2011.
[24] 谢庆文,施榕,唐红梅,等.运动疗法对2型糖尿病干预效果的研究[J].中国全科医学,2006,9(23):1971-1972.
[25] 国家“九五”科技攻关课题协作组.我国心血管病发病趋势预测及21世纪预防策略的研究[J].医学研究杂志, 2003, 32(1): 2-5.